Ieva Radavičiūtė 1, Gintarė Žilinskaitė 1, Birutė Zablockienė 2, 3
1 Vilnius University Faculty of Medicine, Vilnius, Lithuania
2 Vilnius University Faculty of Medicine, Institute of Clinical Medicine, Clinic of Infectious diseases and Dermatovenerology, Vilnius, Lithuania
3 Vilnius University Hospital Santaros Klinikos, Center of Infectious Diseases, Vilnius, Lithuania
Abstract
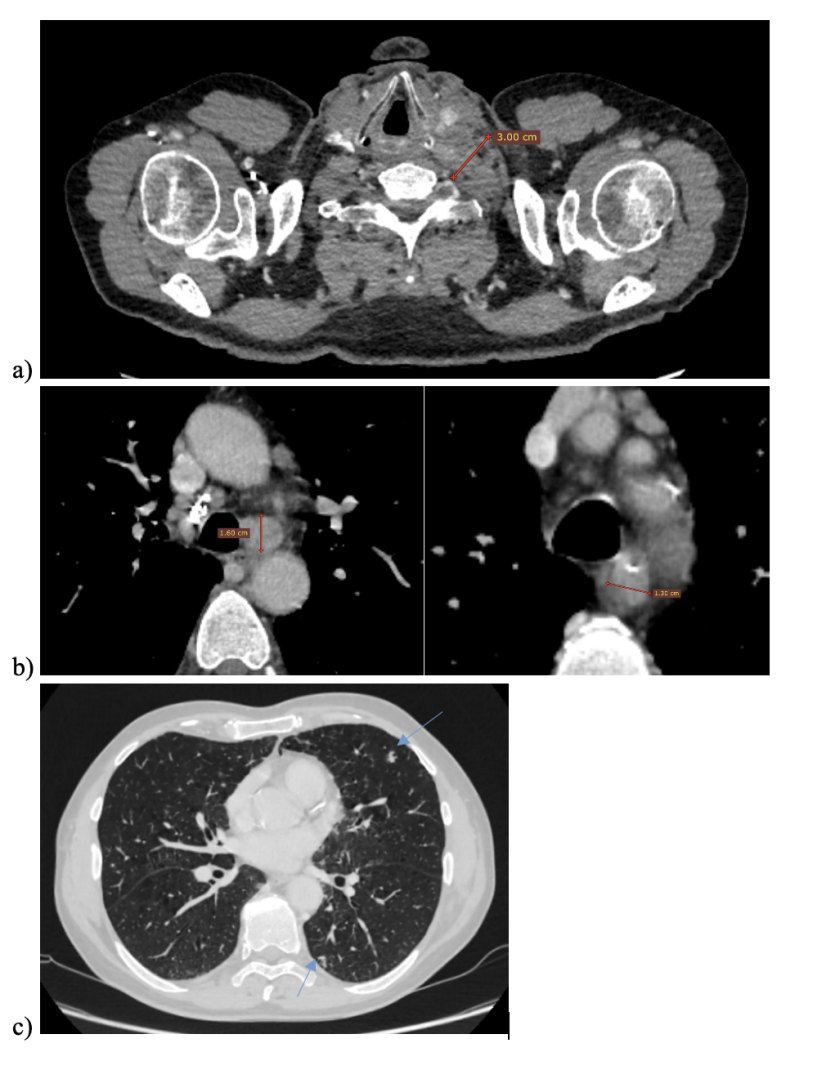
Introduction: Aerobic Gram negative bacterium – Francisella tularensis may cause a rare zoonotic disease tularemia. The reservoir of infection are various animals and arthropods. The infection can be transmitted through the respiratory tract, skin, mucous membranes, gastrointestinal tract or by insect bites. Consequently the clinical forms of tularemia are ulcerative glands, lymphadenopathy, ocular hemorrhage, oral and pharyngeal tularemia, gastrointestinal, respiratory and typhoidal tularemia. One of the most severe forms of the disease is pulmonary tularemia, which has a high mortality rate and is particularly dangerous in patients taking immunosuppressive drugs.
Clinical case: This article presents a clinical case of a patient treated for rheumatoid arthritis with a TNF-alpha inhibitor (Infliximab). He contacted a doctor in the spring of 2020 due to a dry cough. In September of 2020 a diagnosis of tularemia was confirmed after various diagnostic tests. Antibacterial treatment was effective, but the patient was recommended not to resume biologic therapy with TNF-alpha inhibitors in the setting of tularemia.
Conclusion: Tularemia is a rare but easily contagious infectious disease that often takes time to diagnose. In this clinical case, tularemia was more severe in an immunosuppressed patient who developed severe lesions such as lung lesions and lymphadenopathy than in a normal tularemia case patient. For such patients it is particularly important to recognize tularemia, perform laboratory tests to diagnose the zoonosis, and decide on further treatment with immunosuppressive therapy. Keywords: Immunodeficiency; biological therapy; pneumonia, tularemia.