Brigita Klimbytė 1, Greta Pšemeneckienė 2, Vytautas Steponavičius 1
1 Lithuanian University of Health Sciences, Medical Academy, Faculty of Medicine, Kaunas, Lithuania
2 Department of Neurology, Medical Academy, Lithuanian University of Health Sciences, Kaunas Lithuania
Abstract
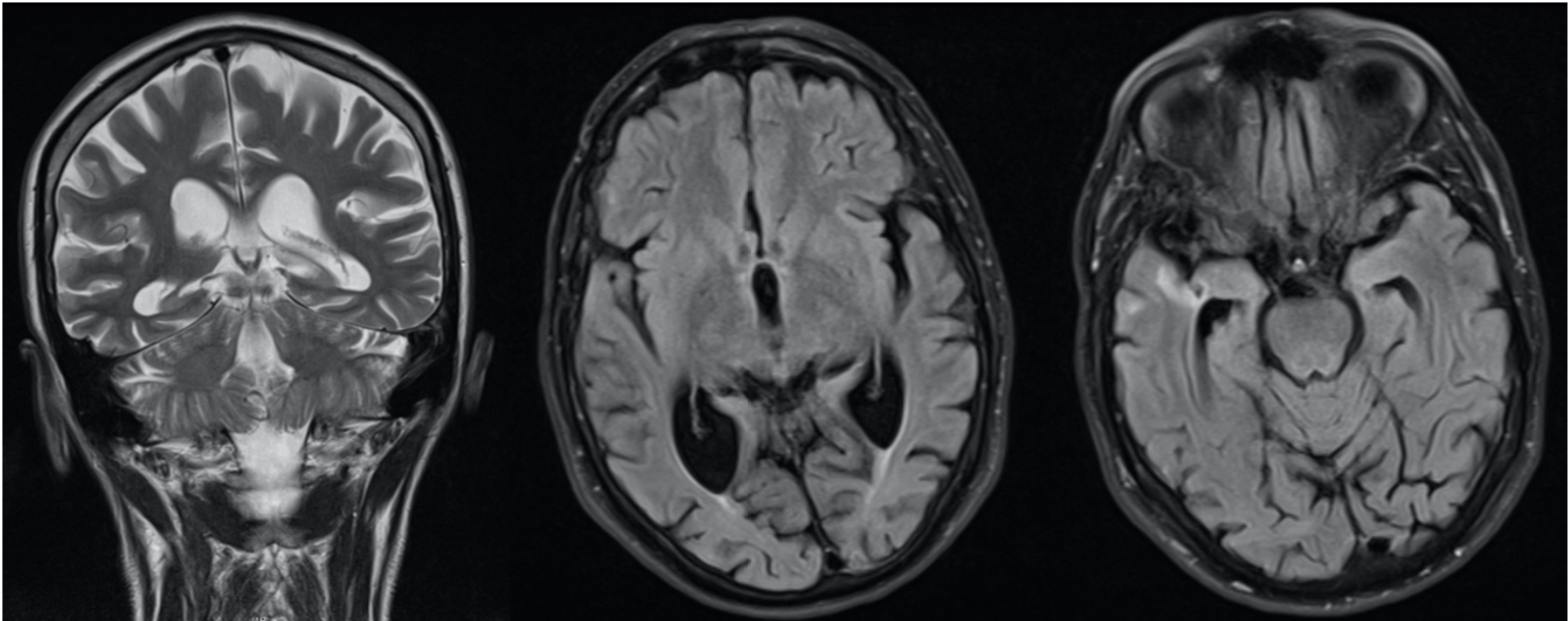
Introduction: Posterior cortical atrophy (PCA) is an atypical variant of Alzheimer’s disease first described in 1988. The disease manifests as an early onset of visuoperceptional impairment without any organic changes in the visual organs, when neurodegenerative pathology is detected in the posterior parts of the brain. The disease usually occurs in 50-65 years of age and accounts for ~ 5% of Alzheimer’s disease cases.
Clinical case: This article reviews a clinical case of a patient with PCA which was diagnosed 5 years after the initial visual disturbances which were typical of the described disease. The diagnosis of Alzheimer’s disease was complicated by an atypical clinical manifestation and a concomitant pathology.
Conclusion: This case suggests that, even with classical PCA symptoms, diagnosis may be delayed due to a focus on an ophthalmological cause and symptoms of affective disorders. Also, a correct diagnosis can be delayed by cerebrovascular disorders while organic affective disorders are suspected. Early neuropsychological assessment and more detailed neuroradiological examination would help to avoid these diagnostic errors.
Keywords: posterior type of Alzheimer‘s dementia, posterior cortical atrophy, visual agnosia.